¿Puedo quedarme embarazada con síndrome del ovario poliquístico? Esta es quizás la primera pregunta que se hacen las mujeres afectadas por esta dolencia. Por lo general, el problema existente en este síndrome es que no se produce ovulación, con lo cual se hace imposible quedarse embarazada.
Sin embargo, existen tratamientos médicos y quirúrgicos que dan buenos resultados y muchas mujeres con síndrome del ovario poliquístico logran ser madres. El síndrome de ovario poliquístico (SOP) se trataba quirúrgicamente desde hace décadas. La técnica consistía en una resección en cuña de parte del ovario. Sin embargo, este procedimiento fue posteriormente abandonado en gran medida, debido al riesgo de adherencias postoperatorias y la pérdida sustancial de tejido de ovario, siendo sustituido por el uso de hormonas como citrato de clomifeno y las gonadotropinas. Sin embargo, en los casos de mujeres que no respoden a las hormonas o en mujeres con obesidad mórbida es necesaria la cirugía.
La reproducción asistida se utiliza normalmente cuando no se produce embarazo a pesar de conseguirse la ovulación, generalmente en las parejas con otras causas de infertilidad, incluyendo la infertilidad masculina, el daño tubárico o infertilidad de origen desconocido.
Sin embargo, existen tratamientos médicos y quirúrgicos que dan buenos resultados y muchas mujeres con síndrome del ovario poliquístico logran ser madres. El síndrome de ovario poliquístico (SOP) se trataba quirúrgicamente desde hace décadas. La técnica consistía en una resección en cuña de parte del ovario. Sin embargo, este procedimiento fue posteriormente abandonado en gran medida, debido al riesgo de adherencias postoperatorias y la pérdida sustancial de tejido de ovario, siendo sustituido por el uso de hormonas como citrato de clomifeno y las gonadotropinas. Sin embargo, en los casos de mujeres que no respoden a las hormonas o en mujeres con obesidad mórbida es necesaria la cirugía.
La reproducción asistida se utiliza normalmente cuando no se produce embarazo a pesar de conseguirse la ovulación, generalmente en las parejas con otras causas de infertilidad, incluyendo la infertilidad masculina, el daño tubárico o infertilidad de origen desconocido.
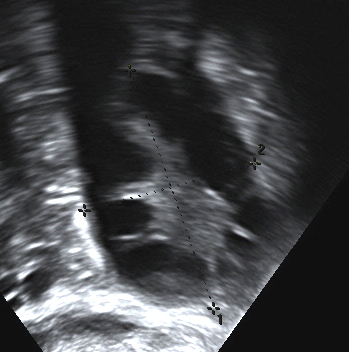 |
| Ovario poliquístico visto en la ecografía. Las cavidades de color negro corresponden a los múltiples folículos |
Inseminación intrauterina
La inseminación intrauterina se ha convertido en un tratamiento ampliamente utilizado en las parejas infértiles, ya que aumenta la posibilidad de que el máximo número de espermatozoides sanos llege al sitio de la fertilización en la trompa de Falopio. En mujeres con síndrome del ovario poliquístico, la combinación de la inseminación intrauterina con inducción de la ovulación puede utilizarse cuando no existe además factor de infertilidad masculina o una incapacidad de concebir a pesar de una buena inducción de la ovulación.
La eficacia de tal tratamiento varía del 11 a 20% de porcentaje de embarazo clínico por ciclo con una tasa de embarazo múltiple que va del 11 al 36%. Sin embargo, existen estudios que demuestran que la inseminación intrauterina no aporta nada con respecto a la concepción natural programada cuando la anovulación es la única causa de la infertilidad en las mujeres que quieren quedarse embarazadas con síndrome del ovario poliquístico. Si la inducción de la ovulación con hormonas funciona, la naturaleza puede hacer sóla el resto. El problema viene cuando se ovula más de un ovocito y se hace inseminación, ya que esto puede conllevar un embarazo múltiple.
La eficacia de tal tratamiento varía del 11 a 20% de porcentaje de embarazo clínico por ciclo con una tasa de embarazo múltiple que va del 11 al 36%. Sin embargo, existen estudios que demuestran que la inseminación intrauterina no aporta nada con respecto a la concepción natural programada cuando la anovulación es la única causa de la infertilidad en las mujeres que quieren quedarse embarazadas con síndrome del ovario poliquístico. Si la inducción de la ovulación con hormonas funciona, la naturaleza puede hacer sóla el resto. El problema viene cuando se ovula más de un ovocito y se hace inseminación, ya que esto puede conllevar un embarazo múltiple.
Fecundación in vitro
El primer nacimiento de un bebé a partir de un tratamiento de FIV fue el de Louise Brown, que nació en el Reino Unido el 25 de julio 1978. Desde entonces, el tratamiento de FIV se ha desarrollado incluyendo inyecciones de gonadotropinas para lograr el desarrollo folicular múltiple en los ovarios y la posterior extracción de los ovocitos, la fertilización de los ovocitos en el laboratorio para la generación de embriones que serán transferidos al útero. Las tasas de éxito del tratamiento de FIV han mejorado con el tiempo y, en 2005, el 34% de los ciclos de FIV resultó en un embarazo clínico y el 28% de los ciclos de un nacimiento vivo. Se trata de porcentajes medios; es necesario tener presente que las tasas de éxito dependen de la edad del paciente, con las tasas más altas de embarazo en las mujeres menores de 35 años. Los riesgos relacionados con el tratamiento de FIV incluyen el embarazo múltiple y un riesgo significativo de síndrome de hiperestimulación ovárica. Sin embargo, el riesgo de embarazo múltiple se controla ya que el número de embriones transferidos al útero de la paciente puede limitarse a uno o dos, con la crioconservación de otros embriones de buena calidad para su uso futuro, mientras que con la inducción de la ovulación y la concepción natural no es posible evitar completamente la ovulación de más de un ovocito de folículos más pequeños.
La anovulación sóla, en principio, no es una indicación para la FIV o la ICSI. Estos tratamientos se recomiendan ya sea como tratamientos de tercera línea, después del fracaso de las terapias de inducción de la ovulación con clomifeno o gonadotropinas o en presencia de otros factores de infertilidad tales como daños en las trompas, endometriosis grave o infertilidad por factor masculino.La FIV en las mujeres con síndrome del ovario poliquístico que quieren quedarse embarazadas plantea una serie de retos clínicos, en particular el moderado a grave síndrome de hiperestimulación ovárica, con un riesgo de aproximadamente el 10% de mujeres con síndrome del ovario poliquístico que lo van a padecer, en comparación con un riesgo de 0,5 a 4% observado en la población general de mujeres sometidas a la FIV . Las mujeres con síndrome del ovario poliquístico logran embarazos y bebés nacidos vivos en tasas similares a las mujeres que no presentan el síndrome cuando son sometidas a FIV. Sin embargo, las mujeres con SOP tienen una tasa de cancelación de ciclo superior antes de la recuperación de los ovocitos (13 vs 4%) debido a una respuesta ovárica ausente / o limitada y también por aumento del riesgo de síndrome de hiperestimulación ovárica. Las mujeres con síndrome del ovario poliquístico también tienen un mayor número de ovocitos recuperados pero por otro lado, una tasa de fertilización más baja, lo cual iguala los porcentajes de embriones obtenidos con respecto a las mujeres no afectadas. Las tasas de aborto involuntario por embarazo son similares.
Diatermia ovárica laparoscópica
La diatermia ovárica laparoscópica es una terapia novedosa aplicada a las mujeres con síndrome del ovario poliquístico. Consiste en la electrocauterización (diatermia) y vaporización con láser para crear perforaciones múltiples (cuatro a diez) en la corteza del ovario y el estroma. El mecanismo de acción es difícil de entender, pero se cree que es similar al de la resección en cuña de parte del tejido ovárico, con la destrucción de tejido productor de andrógenos a nivel del ovario y en el organismo en general junto con un aumento en los niveles de hormona estimulante del folículo, cambios endocrinos que promueven el desarrollo folicular completo y la ovulación. La diatermia ovárica laparoscópica es de hecho, una modificación menos invasiva de la resección ovárica en cuña.
Tras la cirugía las tasas de ovulación y embarazo son variables según el estudio consultado. En varios estudios retrospectivos se han reportado porcentajes de ovulación espontánea que variaban desde un 54 hasta un 76% de mujeres que ovularon a los 6 meses de la cirugía y de un 28 a 56% de embarazos a los 6 meses de la cirugía.
La cirugía bariátrica
La cirugía bariátrica es un procedimiento de pérdida de peso que se traduce en una reducción del peso de entre un 15-30%. En las mujeres con síndrome de ovario poliquístico y en las mujeres obesas en general, la reducción de peso produce una mejoría en la ciclicidad menstrual, la ovulación y la concepción natural. De hecho, el tratamiento de fertilidad debería aplazarse en la población general de mujeres con obesidad mórbida, hasta que hayan perdido peso por debajo de un IMC de 35 kg / m 2.